Народные средства
Демпинг-синдром: симптомы и лечение
 Демпинг-синдром – нарушения со стороны пищеварения, которые связаны с быстрым опорожнением желудка. В основном болеют лица, которые перенесли удаление (резекцию) фрагмента этого органа. Хотя нередко встречаются клинические случаи заболевания при полностью сохраненном желудке. Даже если поступающая в организм пища качественная, сбалансированная и «поставляется» в достаточном количестве – она не задерживается в полости желудка, проходит «транзитом», не успев отдать организму полезные питательные составляющие. С точки же зрения диетологии это то состояние, которое можно образно охарактеризовать словами «переводить пищу зря». Как результат – снижается качество жизни, а в тяжелых случаях наблюдается снижение и даже полная утрата работоспособности и жизненной активности.
Демпинг-синдром – нарушения со стороны пищеварения, которые связаны с быстрым опорожнением желудка. В основном болеют лица, которые перенесли удаление (резекцию) фрагмента этого органа. Хотя нередко встречаются клинические случаи заболевания при полностью сохраненном желудке. Даже если поступающая в организм пища качественная, сбалансированная и «поставляется» в достаточном количестве – она не задерживается в полости желудка, проходит «транзитом», не успев отдать организму полезные питательные составляющие. С точки же зрения диетологии это то состояние, которое можно образно охарактеризовать словами «переводить пищу зря». Как результат – снижается качество жизни, а в тяжелых случаях наблюдается снижение и даже полная утрата работоспособности и жизненной активности.
Оглавление: 1. Этиология 2. Патогенез демпинг-синдрома 3. Возникновение демпинг-синдрома после перенесения операции 4. Возникновение демпинг-синдрома после ваготомии 5. Возникновение демпинг-синдрома у непрооперированных пациентов 6. Демпинг-синдром: симптомы - Симпато-адреналовый тип демпинг-атаки - Ваготонический тип демпинг-атаки - Виды демпинг-синдрома в зависимости от времени проявления - Симптоматика в зависимости от степени тяжести 7. Диагностика 8. Демпинг-синдром: лечение 9. Профилактика 10. Прогноз
Этиология
Выделены две главные причины возникновения демпинг-синдрома:
- резекция желудка, которую могут выполнять по самым разным показаниям (язва, опухоль, массивные рубцы и так далее);
- ваготомия – хирургическое рассечение ствола блуждающего нерва или его ветвей.
Но иногда заболевание возникает у пациентов, которые ранее не подвергались хирургическому лечению.
Патогенез демпинг-синдрома
Основные функции желудка следующие:
- секреторная – выделение субстанций, принимающих участие в пищеварении;
- моторно-эвакуаторная – проталкивание пищевого комка по ЖКТ;
- резервуарная – удерживание пищевого комка в полости желудка на протяжении какого-тот времени.
 Они налажены природой так, что осуществляются не вразнобой, а связаны друг с другом. Быстрое опорожнение полости желудка от пищи происходит из-за сбоя этих трех связанных между собой функций.
Они налажены природой так, что осуществляются не вразнобой, а связаны друг с другом. Быстрое опорожнение полости желудка от пищи происходит из-за сбоя этих трех связанных между собой функций.
Желудок не успевает должным образом переработать пищевой комок, тот перемещается в кишечник, где подвергается ускоренной обработке – гидролизу, который с химической точки зрения означает расщепление под влиянием воды. После переработки такое содержимое приобретает свойства гипертонического раствора с более высокой концентрацией растворенных веществ, благодаря которой он способен вытягивать воду из клеток.
Эта гипертоническая субстанция проходит без особых последствий первый фрагмент тонкого кишечника – 12-перстную кишку, а вот находясь уже в тощей кишке, провоцирует к выбросу в ее просвет внеклеточную жидкость, «вытянутую» из тканей стенок кишки (в том числе и плазму). Лишняя жидкость приводит к перерастяжению тощей кишки (клинически это выливается в понос).
Растяжение тощей кишки провоцирует раздражение нервных корешков. На него реагируют регуляторные механизмы, которые запускают выброс в кровь серотонина – одного из основных нейромедиаторов, который влияет на двигательную функцию. Параллельно из-за выпотевания жидкости в кишечник снижается объем циркулирующей плазмы. Эти два фактора и запускают вазомоторные симптомы, наблюдающиеся при демпинг-синдроме – одышку, чувство жара и так далее.
Ускоренная эвакуация содержимого из желудка приводит к увеличению в тощей кишке количества углеводов, готовых к всасыванию – а это, в свою очередь, приводит к быстрому повышению уровня глюкозы в крови. Организм не может оперативно переработать резко увеличившееся количество сахара в гликоген, как следствие возникает кратковременная гипергликемия. Организм реагирует на нее активацией парасимпатического отдела вегетативной нервной системы, а та, в свою очередь, стимулирует возбуждение инсулярного аппарата поджелудочной железы. Происходит выброс повышенного количества инсулина в кровяное русло, что приводит к снижению сахара крови и развитию гипогликемии.
Патогенетический механизм развития демпинг-синдрома изучен пока что не до конца. Физиологи отмечают, что в его основе также лежит нарушение многочисленных обратных связей между физиологическими звеньями (поступление в тощую кишку гипертонического содержимого, ее растягивание, гипервыработка серотонина и так далее). Это заболевание, связанное с нарушениями в желудочно-кишечном тракте – но с ним сопряжены и нервно-психические нарушения, которые при демпинг-синдроме возникают как сопутствующие.
Возникновение демпинг-синдрома после перенесения операции
Заболевание развивается у пациентов, у которых провели:
- резекцию желудка;
- ваготомию.
Резекцию желудка выполняют при ряде его болезней или состояний – это:
 новообразования (в частности, злокачественные);
новообразования (в частности, злокачественные);- язвенная болезнь, манифестирующая длительным течением с периодическими обострениями, интенсивность которых нарастает;
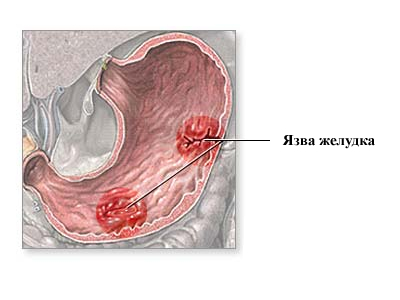
- незаживающие или большие язвы;
- пенетрирующие язвы (проникающие через все слои желудочной стенки вплоть до распространения на соседние органы);
- перфоративные (прорывные) язвы;
- каллезные (с хрящевыми стенками и дном) язвы, которые тоже относятся к разряду незаживающих;
- низкий уровень кислотности желудочного сока;
- стеноз привратника (сужение места перехода желудка в 12-перстную кишку) по причине патологического строения или рубцовых изменений;
- кровотечение при язве желудка, которое невозможно остановить ни консервативными методами, ни воздействием на очаг кровотечения во время операции (в частности, если это большая очаговость, по всей внутренней поверхности желудка).
Все больные с такими патологиями в перспективе являются претендентами на развитие демпинг-синдрома.
Главные причины демпинг-синдрома после удаления желудка:
- нарушение резервуарной функции;
- нарушение моторно-эвакуаторной функции.
После такой операции:
- объем желудка уменьшается;
- удаленный привратник (пилорический сфинктер), который в норме регулирует поступление пищевого комка в 12-перстную кишку, «выпадает» из работы.
Тяжесть демпинг-синдрома может зависеть от того, по какой методике выполняли резекцию желудка:
- если удалили пилорический отдел (антральный фрагмент желудка с привратником) и соединили культю желудка с культей 12-перстой кишки максимально физиологически – конец в конец (операция по Бильрот I), то заболевание наблюдается реже, так как пищеварение осуществляется в 12-перстной кишке;
- если после удаления желудка формировали гастроеюностому (сшили культю желудка с тощей кишкой по типу «конец в бок»; это резекция по Бильрот II); риск возникновения демпинг-синдрома в таком случае наиболее высокий, ведь пищеварение перемещается в тощую кишку, а она не приспособлена к некоторым его оставляющим.
После того, как пациенты перенесли резекцию пилорического фрагмента желудка вместе с привратником, у 20-80% больных демпинг-синдром развивается на протяжении первого года после операции.
Существенную роль в возникновении демпинг-синдрома после резекции желудка играет тип темперамента пациентов. Заболевание:
- чаще развивается у холериков и меланхоликов;
- реже наблюдается у сангвиников и флегматиков.
Чаще всего послеоперационный демпинг-синдром проявляется в первые 6 месяцев после выполненного хирургического лечения. Через год с момента операции демпинг-симптоматика идет на убыль.
Из всех осложнений и нарушений со стороны органов и систем, которые возникают после резекции желудка, именно демпинг-синдром чаще всего и сильнее всего причиняет к страданиям больных.
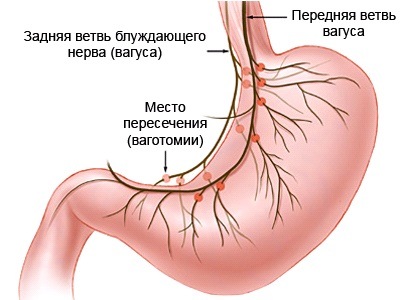
Возникновение демпинг-синдрома после ваготомии
Блуждающий нерв отвечает за многие функции – в том числе за желудочную секрецию. Она усилена при рецидивирующих (повторных) язвах желудка и 12-перстной кишки. Для уменьшения секреции проводят ваготомию. Ее могут выполнять вместе с дренирующей операцией, при которой создается искусственное сообщение между желудком и 12-й кишкой или же тощей. После такого оперативного вмешательства демпинг-синдром наблюдается у 3,5-10% прооперированных.
Если выполняется так называемая селективная проксимальная ваготомия (при ней рассекают ветви блуждающего нерва, идущие в верхним отделам желудка), то такое хирургическое вмешательство не требует дренирующей операции, поэтому осложняется демпинг-синдромом очень редко.
Как и после резекции желудка, демпинг-синдром после ваготомии манифестируется в первые полгода, а через год его симптомы стихают.
Ваготомия считается более щадящим, альтернативным оперативным вмешательством при язвенной болезни желудка, но не гарантирует меньшего риска возникновения демпинг-синдрома, чем после резекции.
Возникновение демпинг-синдрома у непрооперированных пациентов
Это так называемый функциональный демпинг-синдром.
У больных с сохраненным желудком сбой секреторной, моторно-эвакуаторной и резервуарной функций желудка, тянущий за собой демпинг-синдром, может возникать из-за самых разнообразных заболеваний желудочно-кишечного тракта. В первую очередь это:
- хронические, периодически обостряющиеся гастриты;
- язвенная болезнь желудка и 12-перстной кишки;
- хронические неспецифические воспалительные заболевания тонкого кишечника (энтериты).
В этих случаях демпинг-синдром:
- развивается реже;
- проявляется не так выраженно, как у прооперированных пациентов.
Демпинг-синдром: симптомы
При демпинг-синдроме со стороны желудочно-кишечного тракта наблюдаются следующие симптомы:
- понос;
- ощущение давления в верхних отделах живота;
- тошнота, которая иногда может сопровождаться рвотой;
- отрыжка, иногда звучная и раскатистая.
Симптомы со стороны сердечно-сосудистой системы:
Демпинг-синдром относится к категории заболеваний с богатой картиной ярко выраженных общих признаков – в первую очередь это:
 беспричинная усталость;
беспричинная усталость;- внезапное недомогание;
- повышенная потливость (особенно парадоксально выглядит в условиях низких температур внешней среды);
- слабость и дрожание (тремор) в мышцах тела и конечностей;
- ощущение жара во всем теле;
- снижение массы тела.
При этом заболевании наблюдается и неврологическая симптоматика:
Слабость, головные боли, головокружение и сонливость при демпинг-синдроме спровоцированы низким содержанием сахара в крови.
Приступы проявляются в виде так называемых демпинг-атак. Их типы:
- симпато-адреналовый;
- ваготонический;
- смешанный.
Разновидность демпинг-атаки зависит от того, какие преимущественно гормоны и нейромедиаторы выбрасываются в кровяное русло (адреналин, норадреналин, ацетилхолин и другие).
Симпато-адреналовый тип демпинг-атаки
При такой разновидности демпинг-приступа со стороны пищеварительной системы наблюдаются:
Симптомы со стороны сердечно-сосудистой системы:
- тахикардия;
- гипертензия.
Кожные покровы:
- бледные;
- прохладные на ощупь.
Изменения со стороны нервной системы:
- беспричинное возбуждение;
- беспокойство вплоть до чувства тревоги;
- тремор;
- судороги;
- чувство онемения конечностей;
- головные боли.
Ваготонический тип демпинг-атаки
 При нем симптомы со стороны пищеварительного тракта следующие:
При нем симптомы со стороны пищеварительного тракта следующие:
- выделение слюны в повышенном количестве;
- боль в верхних этажах живота;
- тошнота;
- понос.
Изменения в работе сердечно-сосудистой системы:
- брадикардия;
- гипотензия;
- ощущение удушья.
Клинические признаки со стороны кожных покровов:
- покраснение;
- повышенное потоотделение.
Нарушения со стороны нервной системы:
Проявления со стороны дыхательной системы:
Виды демпинг-синдрома в зависимости от времени проявления
У больных после резекции желудка демпинг-атаки могут возникать:
- во время еды;
- сразу же после приема пищи;
- через несколько часов после приема пищи.
 Демпинг-синдром, который проявляется во время или сразу же после принятия пищи, еще называют ранним. Симптоматика зависит от типа демпинг-атаки. Главная особенность – независимо от типа ранний приступ сопровождается чрезвычайно выраженной слабостью. Общее состояние такого пациента очень контрастирует до и во время (после) приема пищи: больной, как обычно, ходил, разговаривал, занимался домашними делами, а когда сел есть – его одолела внезапная слабость, заставляющая отказаться от каких-либо действий и незамедлительно лечь в постель.
Демпинг-синдром, который проявляется во время или сразу же после принятия пищи, еще называют ранним. Симптоматика зависит от типа демпинг-атаки. Главная особенность – независимо от типа ранний приступ сопровождается чрезвычайно выраженной слабостью. Общее состояние такого пациента очень контрастирует до и во время (после) приема пищи: больной, как обычно, ходил, разговаривал, занимался домашними делами, а когда сел есть – его одолела внезапная слабость, заставляющая отказаться от каких-либо действий и незамедлительно лечь в постель.
В большинстве случаев приступ провоцируют:
- большие порции еды (даже если до заболевания больной без затруднений съедал их);
- жидкая пища – борщи, супы, чай, соки, морсы;
- молоко и продукты его переработки, которые находятся в жидком виде (кефиры, йогурты, сыворотка);
- углеводная пища.
Больше всего провоцирует демпинг-синдром пища с высоким содержанием простых углеводов – это:
- мед;
- сахар;
- джемы;
- варенье;
- газированные напитки;
- хлеб, батоны и кондитерские изделия (булочки, торты, пирожные, слойки, пончики, печенье);
- сладкие фрукты (груша, слива, определенные сорта яблок);
- сладкие ягоды (клубника);
- сладкие овощи (помидоры).
Демпинг-атаку, которая развивается через 2-3 часа после приема пищи, называют поздним демпинг-синдромом. Фактически это гипогликемический приступ. Его проявления:
- выраженная общая слабость;
- головокружение, сопровождающееся потемнением в глазах;
- бледность кожных покровов;
- боли в проекции сердца;
- сильное потоотделение;
- тремор (дрожание) туловища, верхних и нижних конечностей;
- беспокойство вплоть до страха смерти;
- на пике развития гипогликемии – обморочное состояние с потерей памяти (больной может не помнить, что с ним произошло непосредственно перед обмороком).
- Состояние облегчается после повторного приема пищи.
Симптоматика в зависимости от степени тяжести
Выделяют три степени тяжести демпинг-синдрома:
- легкую;
- среднюю;
- тяжелую.
Легкая степень:
 приступ – слабо выраженный, развивающийся в ответ на прием молочной пищи или продуктов, содержащих углеводы;
приступ – слабо выраженный, развивающийся в ответ на прием молочной пищи или продуктов, содержащих углеводы;- длительность приступа – максимум до 30 минут;
- частота приступов – 2-3-4 раза в месяц;
- дефицит массы тела – не более 5 кг;
- трудоспособность сохранена в полном объеме;
- хорошо лечится диетой с ограничением продуктов, провоцирующих атаку, и соблюдением правильного режима питания.
Средняя степень:
- приступ может вызвать любая пища;
- атака выраженная, для облегчения состояния больной должен принять горизонтальное положение (в этом случае замедляется сброс химуса из желудка в тощую кишку);
- длительность приступа – от 30 до 60 минут;
- частота приступов – 2-3 раза в неделю;
- дефицит массы тела – до 10 кг;
- трудоспособность сохранена частично;
- консервативная терапия (в частности, диета и режим питания) имеет переходящий эффект.
Тяжелая степень:
- сильный приступ после приема любого вида пищи;
- больной вынужден принимать пищу в горизонтальном положении, а после этого находится в нем 2-3 часа;
- длительность приступа – 2-3 часа;
- частота приступов – каждый день от одного до нескольких;
- дефицит массы тела – более 10 кг;
- трудоспособность утрачена;
- консервативное лечение не дает никакого эффекта.
Диагностика
Диагностировать демпинг-синдром несложно, если учесть характерные жалобы больного, связанные с приемом пищи, а в большинстве случаев и то, что пациент был ранее прооперирован по поводу болезни желудка.
В сомнительных случаях диагностическую ценность имеют:
- лабораторные тесты;
- рентгенография ЖКТ с использованием контрастирующего вещества.
В случае выраженных нарушений со стороны нервной системы (особенно психической сферы) с целью дифференциальной диагностики показана консультация невропатолога и психолога.
Для того, чтобы правильно определить степень тяжести демпинг-синдрома, проводят провокационную пробу глюкозой. Перед исследованием пациенту измеряют артериальное давление, частоту пульса, определяют уровень сахара крови, рассчитывают объем циркулирующей в организме плазмы. Затем с целью провоцирования демпинг-симптомов больному вводят внутривенно 150 мл 50%-го раствора глюкозы. При этом:
- если развилась симптоматика демпинг-атаки, снова измеряют АД, ЧСС, сахар крови, объем циркулирующей плазмы;
- если медикаментозная провокация к возникновению приступа не привела, то через 10-15 минут пробу повторяют с контрольной целью.
Через несколько часов проводят пул следующих контрольных проб с целью диагностики гипогликемического состояния.
Рентгенологическое исследование с контрастным раствором, введенным в желудочно-кишечный тракт через рот, поможет сделать выводы о том, какие анатомические и функциональные изменения желудка и тонкого кишечника произошли в ранний и поздний период после резекции желудка.
При демпинг-синдроме рентгенологически определяются:
- ускорение опорожнения культи желудка – при этом около третьей части содержимого желудка в первые же минуты попадает в тощую кишку, наблюдается ускоренное опорожнение культи желудка (не менее трети содержимого сразу попадает в тощую кишку);
- усиление перистальтических движений со стороны тонкой кишки, которое чередуется с ослабленной моторикой;
- повышение моторной (двигательной) активности со стороны толстого кишечника (это проявляется поносом).
Если желудок не резецировали, рентгенография с контрастом поможет определить моторику ЖКТ в динамике.
Лабораторная диагностика при постановке диагноза демпинг-синдрома неинформативна. Ее методы используют для того, чтобы определить степень отклонений, случившихся в результате этого заболевания. Могут быть выявлены следующие отклонения:
 снижение количества гемоглобина и эритроцитов в крови;
снижение количества гемоглобина и эритроцитов в крови;- полигиповитаминозы (снижение уровня витаминов всех групп);
- нарушения электролитно-солевого обмена (дисбаланс солей и минералов в крови);
- гипопротеинэмия (снижения уровня белковых фракций в крови);
- стеаторея (наличие жировых фракций в кале из-за их сниженного всасывания жиров в кишечнике и избыточного выделения их с испражнениями).
Важным является диагностирование нервно-психических нарушений, которые довольно часто сопровождают демпинг-синдром. Зачастую у таких пациентов развиваются следующие психопатические синдромы:
- астенический (больной не может справиться с наименьшими психологическими нагрузками, не говоря о нагрузках уровня стресса);
- неврастенический (возникают повышенная утомляемость, раздражительность, приступы головных болей вплоть до интенсивности мигреней);
- истероформный (реакция выражается припадками раздражительности, выраженной сменой настроения – от безудержного смеха до безудержного плача);
- депрессивный (любые внешние раздражители не вызывают у больного никакой реакции, он вялый и заторможенный, равнодушен к вещам, ранее вызывавшим позитивные эмоции);
- ипохондрический (пациент воспринимает все происходящее вокруг него через призму мнительности).
Демпинг-синдром: лечение
При демпинг-синдроме лечение бывает:
- консервативное;
- оперативное.
В основе консервативной терапии лежат следующие пункты:
- оптимизация питания;
- заместительная терапия;
- общеукрепляющие средства;
- вспомогательные средства;
- анаболики;
- физиотерапия;
- психотерапия;
- седативные препараты.
При демпинг-синдроме назначениям для коррекции нервно-психических нарушений придают не меньшее значение, чем коррекции расстройств со стороны желудочно-кишечного тракта. Такие больные очень чувствительные – те эмоциональные нагрузки, с которыми легко справляется здоровый человек, для них бывают «неподъемными».
Один из самых главных пунктов консервативной терапии – правильный подход к питанию:
- выверенный рацион, изъятие из него продуктов-провокаторов демпинг-синдрома;
- правильно составленный режим питания.
Принципы диетического питания при демпинг-синдроме следующие:
 всю пищу, которая составляет дневной рацион, следует разделить на 5-7-8 приемов;
всю пищу, которая составляет дневной рацион, следует разделить на 5-7-8 приемов;- кулинарная обработка продуктов – варка в воде, приготовление на пару, тушение с малым количеством жира, запекание (следить, чтобы не образовалась корочка). Жареные блюда категорически противопоказаны;
- пища должна быть теплой или допустимо горячей (температуру можно проверять тыльной поверхностью кисти – если не обжигает, то такую пищу можно есть);
- в первые несколько месяцев после резекции желудка пищу по возможности следует превращать в гомогенное пюре, затем можно мелко измельчать;
- за один прием принимать не более 1 среднестатистического стакана жидкости (200 мл);
- жидкую и твердую пищу лучше принимать раздельно (например, из супа сначала выпить отвар, а потом съесть остаток).
Также нужно исключить из рациона продукты, которые способны спровоцировать демпинг-приступ – это:
- простые углеводы: мед, сахар, варенье и другие (более полный список можно прочитать в разделе «Виды демпинг-синдрома в зависимости от времени проявления»);
- так называемые рафинированные углеводы (те, которые не существуют в природе, а созданы искусственно): хлеб, макаронные изделия быстрого приготовления, снэки (чипсы, сухарики);
- молоко, сметана и майонез;
- копчености: рыба, колбасы, окорока.
Приблизительные суточные диетические нормы для потребления пациентом следующие (при усредненном весе пациента 75-80 кг):
- белки – 140-160 г (повышенное количество в сравнении с нормой);
- углеводы – 300-350 г (сниженное количество);
- жиры – 100-110 г (неизмененное количество);
- соль – 15 г (нормальное количество);
- калорийность – 2800-3200 ккал.
При легкой степени заболевания правильное питание даже позволяет избежать медикаментозных назначений и не только уменьшить силу приступов, но и предупреждать их на протяжении длительного времени.
Заместительная терапия применяется для того, чтобы компенсировать сниженную секрецию желудка и поджелудочной железы. При этом назначают:
- соляную кислоту;
- препараты, являющиеся аналогами секретированных в норме пищевых ферментов;
- инсулин;
- глюкозу.
Общеукрепляющие средства назначают для стабилизации общего состояния при нарушениях, развивающихся вследствие демпинг-синдрома – это:
- анемии;
- нарушение водно-солевого баланса;
- гиповитаминоз.
В этом случае назначают:
- комплексы витаминов (энтерально и парентерально);
- внутривенное капельное введение солевых растворов;
- в тяжелых случаях – переливание крови, а также ее компонентов (плазма, эритроцитарная масса).
К вспомогательной терапии прибегают для того, чтобы нормализовать моторику желудка и эвакуацию из него пищевого комка. С этой целью назначают:
- анестетики местного действия;
- препараты инсулина;
- атропин;
- десенсибилизирующие (антигистаминовые) средства;
- гормональные препараты;
- спазмолитики (снимая спазмы, они уменьшают чувство боли, а значит, играют роль и анестетиков).
Медикаментозные препараты анаболического действия назначают пациентам с тяжелой степенью демпинг-синдрома, которая вызвала сильное истощение. Это:
- кортикостероидные гормоны;
- ганглиоблокаторы;
- комплексы белков, жиров и углеводов, которые применяются в качестве парентерального питания (введения в организм вне желудочно-кишечного тракта).
Из физиотерапевтических методов применяют:
- электростимуляцию, чтобы замедлить опорожнение желудка;
- электросон для общего укрепления истощенного организма.
При возникновении нервно-психических реакций начинают с психотерапии. Если ее эффект не наблюдается или меньший, чем ожидалось – применяют седативные препараты. Действие таких препаратов направлено на ликвидацию не только нервно-психических, но и нейроциркуляторных (вегето-сосудистых) расстройств. Применяют как легкие успокаивающих препараты (в том числе растительного происхождения), так и медикаменты с более выраженным действием. К последним относятся:
Из-за того, что нарушены секреторная и моторно-эвакуаторная функции желудка, демпинг-атаку может спровоцировать любой продукт, который попадает в желудок. Это касается и растительных настоек, чаев, сборов, которые в домашних условиях применяют в качестве народных средств. Поэтому использование трав в лечении демпинг-синдрома не должно проводиться без согласования с врачом – помимо той причины, что лечение травами может привести к:
- аллергической реакции организма;
- индивидуальной непереносимости;
- фармакологическому конфликту травяных лекарств с синтезированными аптечными препаратами.
Хирургические методы при демпинг-синдроме применяют при отсутствии эффекта от консервативной терапии. Это операции для улучшения прохождения пищевого кома по желудочно-кишечному тракту.
Профилактика
Профилактика демпинг-синдрома у прооперированных пациентов – это меры, направленные на адаптацию организма (в частности, желудка) к новым анатомо-физиологическим условиям:
 соблюдение диеты;
соблюдение диеты;- выполнение назначений врача (не только в ранний послеоперационный, но и в дальнейший период);
- избегание стрессовых ситуаций;
- выявление и купирование нервно-психических расстройств;
- выполнение упражнений лечебной физкультуры – пусть они будут несложными, но делать их следует ежедневно.
Если демпинг-синдром уже диагностирован, то для предупреждения или, как минимум, ослабления его атак необходимо выполнение следующих предписаний:
- надевание эластичного нетугого бандажа перед каждым приемом пищи;
- после каждого приема пищи – отдых в горизонтальном положении.
Такие профилактические мероприятия важны не только потому, чтобы устранить неприятные субъективные ощущения – они помогают избежать развития органических изменений.
Среди мер профилактики не последнее место занимает предупреждение заболеваний, которые приводят к резекции желудка – это:
- язвы желудка – в частности осложненные;
- стеноз привратника (сужении места перехода желудка в 12-перстную кишку);
- функциональные нарушения (снижение кислотности желудочного сока);
- новообразования (они непрогнозированы, но здоровый образ жизни снижает риск их возникновения).
Прогноз
Прогноз для жизни сложный в случае запущенного демпинг-синдрома, когда организм критически страдает от нарушения витаминного, водно-солевого, белкового, жирового и углеводного обменов. В остальных случаях демпинг-синдром получается успешно купировать.
У больных, перенесших хирургическое лечение болезней желудка, демпинг-синдром беспокоит в первый год после операции, дальше его проявления идут на спад, прогноз улучшается.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
781 просмотров всего, 1 просмотров сегодня



