Народные средства
Хроническая венозная недостаточность: причины развития, симптомы и лечение

Хроническая венозная недостаточность (ХВН) – это патология, при которой преимущественно поражаются кровеносные сосуды (вены) нижних конечностей. При данном синдроме нарушается венозный отток, вследствие чего происходит дезорганизация регионарной микроциркуляции (местного кровообращения). ХВН развивается на фоне варикозной болезни, характеризующейся трансформацией подкожных вен.
Обратите внимание: к числу основных причин развития варикозной болезни относятся генетическая предрасположенность, гормональный дисбаланс (в т. ч. на фоне беременности), метаболические нарушения (ожирение) и специфика образа жизни пациента (в частности гиподинамия или повышенная нагрузка на ноги).
Оглавление:
Распространенность синдрома в популяции
Причины заболевания и предрасполагающие факторы
Классификация и степени хронической венозной недостаточности
Симптомы хронической венозной недостаточности
Диагностика
Лечение хронической венозной недостаточности
По международной классификации к ХВН относятся:
Распространенность синдрома в популяции
 По статистике хроническая венозная недостаточность диагностируется у 10-15% взрослых людей. Согласно данным Всемирной организации здравоохранения, в США и ряде европейских государств от данной патологии страдает практически каждый четвертый.
По статистике хроническая венозная недостаточность диагностируется у 10-15% взрослых людей. Согласно данным Всемирной организации здравоохранения, в США и ряде европейских государств от данной патологии страдает практически каждый четвертый.
Важно: люди – это единственные существа на планете, у которых может развиваться ХВН. Появление патологии непосредственно связано с передвижением исключительно в вертикальном положении.
В нашей стране хронические патологии вен втрое чаще диагностируются у женщин (распространенность в популяции достигает 62%). Еще сравнительно недавно проблемы с сосудами считались характерными преимущественно для пациентов от 50 лет и старше. Сейчас ранние признаки венозного рефлюкса (патологического обратного тока крови) в отдельных случаях выявляются даже у подростков.
В период беременности варикозное расширение вен диагностируется почти у половины пациенток. Те или иные формы ХВН обнаруживаются у 85% будущих матерей.
Причины заболевания и предрасполагающие факторы
К числу факторов, повышающих вероятность развития ХВН, относятся:
 наследственная (генетически обусловленная) предрасположенность;
наследственная (генетически обусловленная) предрасположенность;- частые (хронические) запоры;
- малоподвижный образ жизни;
- длительные статические нагрузки;
- частое перегревание организма;
- лишний вес или ожирение;
- повторные роды;
- возраст.
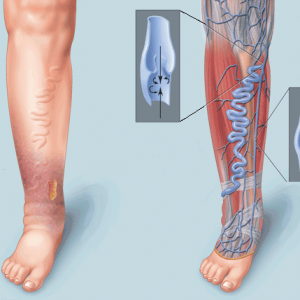
Ранее считалось, что непосредственной причиной ХВН является клапанная дисфункция в различных зонах венозной системы нижних конечностей. К настоящему времени выявлено множество случаев развития синдрома без нарушений со стороны клапанов вен, поэтому есть основания считать, что венозная недостаточность обусловлена патологиями сосудистых стенок. Большое значение придается микроциркуляторным расстройствам и повреждению эндотелиального слоя.
Обратите внимание: существует гипотеза, согласно которой поражение венозного русла и клапанов вызвано «лейкоцитарной агрессией», т. е. инфильтрацией лейкоцитами.
Адгезия (прилипание) лейкоцитов играет решающую роль в патогенезе ХВН у больных с хронической венозной гипертензией. Эти форменные элементы крови способны частично закупоривать сосуды мелкого калибра. Накопление лейкоцитов ведет к высвобождению протеолитических ферментов и метаболитов кислорода из гранул цитоплазмы, что приводит к хроническому асептическому воспалению, и, как следствие – к расстройствам трофики и тромбообразованию.
У беременных на поздних сроках матка способна сдавливать нижнюю полую и подвздошные вены, вдвое уменьшая кровоток по бедренным венам. Повышенный уровень прогестерона приводит к снижению тонуса стенок сосудов, в полтора раза увеличивая их растяжимость. Состояние вен нормализуется спустя 2-3 месяца после родоразрешения. Осложненное течение беременности и ее неправильное ведение могут стать причиной тяжелых осложнений (тромбоза и тромбоэмболии).
Классификация и степени хронической венозной недостаточности
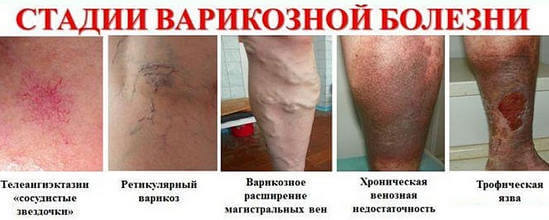
Согласно одной из классификаций различают 3 формы хронической венозной недостаточности. Первая характеризуется поражением подкожных вен и их притоков 1-2 порядка. При второй выявляется расширение и удлинение мелких поверхностных сосудов. Третья форма – это телеангиоэктазии (стойкое расширение с образованием сосудистых звездочек или сеточек).
Наиболее удобной считается клиническая классификация, которая базируется на объективных признаках патологии.
Она включает 7 классов:
- — в ходе осмотра и пальпаторного исследования патологии сосудов не обнаружены;
- — есть телеангиоэктазии или ретикулярные вены (легкая форма варикоза);
- — варикозные вены;
- — хронические отеки;
- — кожные симптомы (венозная экзема, гиперпигментация и т. д.);
- — кожные проявления сочетаются с зажившей трофической язвой;
- — поражения кожи + активные трофические язвы.
Симптомы хронической венозной недостаточности
Классическими симптомами заболеваний вен являются:
- чувство тяжести в ногах;
- боли тянущего и ноющего характера;
- судорожные подергивания мышц нижних конечностей (в частности – икроножной);
- трофические поражения кожи (язвы).
На начальных стадиях развития клинические проявления неспецифичны. Пациенты жалуются в основном на неопределенное чувство дискомфорта в ногах и косметические дефекты – телеангиоэктазии.
В редких случаях уже на ранних этапах возможны изменения кожи и спазмы мышц в ночное время.
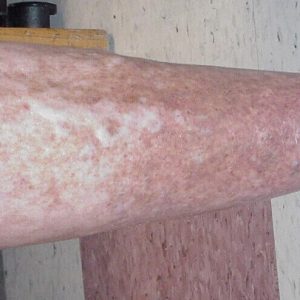 По мере развития патологии появляются отеки области лодыжек и стоп, нарастающие к концу дня. Икроножные мышцы начинают болеть, и возникает чувство «ползающих мурашек» (возможны жжение и зуд). Чувствительность в ногах несколько снижается; параллельно наблюдается похолодание конечностей, обусловленное нарушением местного кровотока. Кожа в районе голеней становится сухой, на ней визуально определяются участки гиперпигментации. При выраженной венозной недостаточности чувство дискомфорта и усталости в ногах преследует пациента постоянно.
По мере развития патологии появляются отеки области лодыжек и стоп, нарастающие к концу дня. Икроножные мышцы начинают болеть, и возникает чувство «ползающих мурашек» (возможны жжение и зуд). Чувствительность в ногах несколько снижается; параллельно наблюдается похолодание конечностей, обусловленное нарушением местного кровотока. Кожа в районе голеней становится сухой, на ней визуально определяются участки гиперпигментации. При выраженной венозной недостаточности чувство дискомфорта и усталости в ногах преследует пациента постоянно.
Выраженность симптомов нарастает при физической нагрузке и под воздействием тепла. Интенсивность болевого синдрома далеко не всегда коррелирует со степенью расширения поверхностных вен. Боль обусловлена рефлюксом крови на фоне клапанной недостаточности.
При запущенной ХВН формируются плохо заживающие трофические язвы и, зачастую, острый тромбофлебит.
К числу осложнений синдрома венозной недостаточности относятся:
- варикозное расширение;
- тромбофлебиты (закупорка просвета сосудов с сопутствующим воспалением);
- флебиты (воспаления сосудистых стенок);
- перифлебиты (воспаления окружающих тканей по ходу сосудов).
Важно: тромбоэмболитическим осложнениям нередко предшествует эритема кожи в проекции пораженной вены.
Для хронической венозной недостаточности характерно уменьшение выраженности или полное исчезновение симптомов при ходьбе или выполнении активных движений в голеностопном суставе.
Диагностика
Для постановки диагноза требуются сбор анамнеза, общий осмотр и пальпаторное исследование подкожных и глубоких вен.
Обратите внимание: даже в отсутствие варикозных изменений при визуальном осмотре нередко определяется сосудистый рисунок, который говорит о снижении тонуса стенок вен. Измененные сосуды характеризуются повышенной чувствительностью при прощупывании.
Наиболее информативные методы аппаратной диагностики – это ультразвуковая допплерография и дуплексное сканирование. С их помощью, в частности, определяются зоны обратного заброса крови и выявляются тромбы.
Для оценки состояния клапанов и степени проходимости прободных, глубоких и подкожных вен применяются компрессионные пробы.
Обязательно проводится изучение гемостазиограммы, для чего у пациента натощак берут кровь из вены. В ходе анализа определяются протромбиновый индекс, фибриноген, агрегация тромбоцитов и т. д.
Хроническую венозную недостаточность важно дифференцировать с недостаточностью кровообращения (на фоне ИБС, миокардитов и кардиомиопатий), поражениями почек (в частности – гломерулонефритом), лимфостазом и реактивными полиартритами.
Лечение хронической венозной недостаточности
 Важнейшими задачами терапевтических мероприятий являются предотвращение прогрессирования патологического процесса и тромбоэмболических осложнений.
Важнейшими задачами терапевтических мероприятий являются предотвращение прогрессирования патологического процесса и тромбоэмболических осложнений.
Важно: тромбофлебит, тромбоэмболия легочной артерии и тромбоз глубоких вен – это основания для незамедлительного помещения больного в профильное отделение стационара.
Один из основных методов лечения ХВН – это использование фармакологических препаратов местного действия (например, Венитан и Венитан-форте). Они снижают отечность и уменьшают тяжесть в ногах, утомляемость и мышечные спазмы.
Особенно эффективными считаются мази и гели, в состав которых входит гепарин. Следует учитывать, что это вещество снижает выраженность местной симптоматики, но не предотвращает вероятные осложнения тромбоэмболического характера. Гели с гепарином целесообразно использовать в качестве одного из компонентов комплексной терапии.
 Фармакотерапия венозной недостаточности любого генеза предполагает назначение лекарств для улучшения состояния сосудистых стенок – флеботоников (флебопротекторов). В настоящее время в Российской Федерации зарегистрировано свыше двух десятков венотонизирующих препаратов. Эти ЛС оказывают системное воздействие, благодаря чему не только улучшают состояние сосудов ног, но и оказывают благотворное воздействие на вены малого таза, забрюшинного пространства и т. д. Препараты данной группы (например, Диосмин или Эскузан) принимают курсами, продолжительность которых обычно составляет от 1 до 2,5 месяцев.
Фармакотерапия венозной недостаточности любого генеза предполагает назначение лекарств для улучшения состояния сосудистых стенок – флеботоников (флебопротекторов). В настоящее время в Российской Федерации зарегистрировано свыше двух десятков венотонизирующих препаратов. Эти ЛС оказывают системное воздействие, благодаря чему не только улучшают состояние сосудов ног, но и оказывают благотворное воздействие на вены малого таза, забрюшинного пространства и т. д. Препараты данной группы (например, Диосмин или Эскузан) принимают курсами, продолжительность которых обычно составляет от 1 до 2,5 месяцев.
Позитивный эффект, как правило, отмечается после 3-4 недель лечения. Если определенный препарат не помогает, ставится вопрос о его замене или увеличении дозировок.
Для улучшения реологических свойств крови и микроциркуляции показаны тромбоцитарные дезагреганты – Пентоксифиллин, Клопидогрел и Дипиридамол.
Для борьбы с болевым синдромом пациенту нужно принимать НПВС, наиболее эффективным из которых является известная всем ацетилсалициловая кислота. Она не только уменьшает боль, но также уменьшает агрегацию тромбоцитов и стимулирует фибринолиз.
Если развиваются дерматиты или кожная экзема, то назначаются антигистаминные средства. При рожистых воспалениях или инфицированных трофических язвах необходима антибактериальная и противогрибковая терапия. Выраженный отечный синдром является показанием для назначения калийсберегающих диуретиков.
В тяжелых случаях назначается гормональная терапия (препараты кортикостероидов).
Цель хирургического лечения – борьба с ведущим этиологическим фактором, т. е. рефлюксом крови. Пораженные вены и соустья в ходе операции пересекаются или перевязываются. К объемным и травматичным вмешательствам, таким как венэктомия, сейчас практически не прибегают.
Обратите внимание: для профилактики ХВН, особенно – в период беременности, целесообразно носить особый компрессионный трикотаж. Он позволяет уменьшить отечность, улучшить центральную гемодинамику и скорость венозного кровотока, сократить диаметр вен и снизить вено-венозный сброс. Компрессионная терапия способна стимулировать дренажную функцию лимфатической системы.
Плисов Владимир, врач, медицинский обозреватель
434 просмотров всего, 1 просмотров сегодня