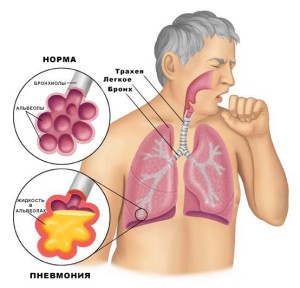
Пневмония
Как диагностировать воспаление легких в домашних условиях?
 Напряженный ритм жизни, нестабильный климат, загрязненная окружающая среда, частные простудные заболевания, высокая устойчивость вредных микроорганизмов к лекарственным препаратам — все эти факторы подрывают защиту нашего организма и могут привести к сложным заболеваниям, которые часто протекают на ранних стадиях практически без симптомов.
Напряженный ритм жизни, нестабильный климат, загрязненная окружающая среда, частные простудные заболевания, высокая устойчивость вредных микроорганизмов к лекарственным препаратам — все эти факторы подрывают защиту нашего организма и могут привести к сложным заболеваниям, которые часто протекают на ранних стадиях практически без симптомов.
Пневмония или воспаление легких входит в перечень таких болезней. При этом симптомы часто слабозаметные, а последствия могут быть критическими и в некоторых случаях даже смертельными.
Как определить воспаление легких в домашних условиях на ранних стадиях, чтобы как можно быстрее обратиться за квалифицированной помощью?
Симптомы
Как проявляется воспаление легких? Специалисты выделяют ряд симптомов, по которым можно определить начальную стадию воспаления легких у ребенка или у взрослых.
 Условно их можно разделить на два класса:
Условно их можно разделить на два класса:
- Внелегочные или общие симптомы — снижение работоспособности, высокая утомляемость, общая слабость, боли в мышцах, повышение температуры тела, озноб, лихорадка, сильная потливость, одышка во время движений и в состоянии покоя, может появляться кожная сыпь и диспепсии.
- Легочные симптомы — обильная мокрота, влажный кашель, боль при глубоком вдохе, выделения гноя с прожилками крови.
Характер протекания пневмонии зависит от области поражения, возбудителя, общего состояния заболевшего, его возраста и иммунитета.
Возбудителями становятся патогенные микроорганизмы, присутствующие в организме постоянно, вирусы, грибы, плесень.
Пневмония. Как не умереть от воспаления легких
Внешние проявления заболевания
Для болезни наиболее характерным симптомом является кашель. Иногда у пациента появляется мокрота желтого, зеленого или коричневого цвета, возможно с прожилками крови.
 Как понять, что у тебя воспаление легких? Существует целый ряд внешних признаков, которые встречаются у больных:
Как понять, что у тебя воспаление легких? Существует целый ряд внешних признаков, которые встречаются у больных:
- учащенный пульс;
- затрудненное дыхание;
- повышенная температура тела;
- общая слабость и усталость;
- усиленное потоотделение;
- отсутствие аппетита;
- болезненные ощущения в грудной клетке.
Существуют признаки болезни, которые встречаются реже:
- головная боль;
- хрипы при вдохе;
- кровь в мокроте;
- рвота;
- тошнота;
- боли в суставах и мышцах;
- помутнение сознания (свойственно пожилым).
При первых признаках срочно проконсультируйтесь с врачом.
В зависимости от области поражения различают следующие виды воспаления легких:
- Крупозная форма.
- Бронхопневмония или очаговая форма.
- Атипичная.
Как узнать воспаление легких? Каждая форма этого заболевания отличается рядом своих характерных симптомов.
Симптомы крупозного воспаления
 В случае крупозного воспаления нарушается работа всей доли легкого, которое проявляется в результате воздействия пневмококков. Пневмония у взрослых наступает неожиданно с симптомов воспалительных процессов в легких.
В случае крупозного воспаления нарушается работа всей доли легкого, которое проявляется в результате воздействия пневмококков. Пневмония у взрослых наступает неожиданно с симптомов воспалительных процессов в легких.
У заболевшего резко повышается температура тела, появляется состояние озноба и болезненные ощущения в боку со стороны воспаленного легкого. При каждом кашле или вдохе боли в боку становятся сильнее.
Одновременно начинается одышка и появляется сухой редкий кашель. Сила кашля продолжает увеличиваться, пока он не становится постоянным.
Очень важно внимательно сладить за состоянием взрослого пациента. У него могут покраснеть щеки или образоваться пятна красного цвета, которые находятся со стороны больного легкого, увеличиваются ноздри, губы приобретают синеватый оттенок.
Бредовые высказывания и потеря сознания — результат последствий воспаления легких. Через 2-3 дня меняется вид кашля на более влажный, начинается выделяться немного мокроты, в которой могут быть остатки крови.
Вместе с такими симптомами появляются болезненные ощущения при вдохе, это происходит из-за повреждения плевры, которая содержит большое количество нервных окончаний.
Характерной особенностью для крупозного воспаления является нарушения в работе сердечно-сосудистой системы: возникает тахикардия.
Признаки крупозного воспаления, если не проводить специального лечения, могут наблюдаться на протяжении двух недель и более. После этого болезнь может отступить.
Весь этот период следует консультироваться у доктора, поскольку данная пневмония дает серьезные осложнения: появляются гнойники на легких и обострения болей в области сердца.
Симптомы очагового воспаления
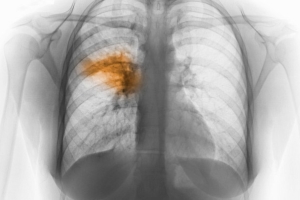 Во время очагового воспаления болезнью поражаются небольшие зоны легких.
Во время очагового воспаления болезнью поражаются небольшие зоны легких.
Подозрение на пневмонию происходит неожиданно. Признаки заболевания начинаются с повышения температуры и ухудшения общего состояния пациента. Наступает общая слабость и неприятные, болезненные ощущения.
При очаговой форме воспаления кашель с мокротой появляется достаточно быстро. Он может быть как влажный, так и сухой.
Боль в области груди или совсем отсутствует, или слабо выражена. Через некоторое время мокроты становится все больше с содержанием гнойных выделений.
В отличии от крупозного воспаления, очаговое развивается в следствии бактериальной и вирусной инфекций верхней области органов дыхания.
Когда лечение назначено правильно, высокая температура должна пройти в течение пяти дней, что приводит к последующему выздоровлению пациента.
Продолжительность очагового воспаления легких составляет от трех до четырех недель.
Однако многие заболевшие назначают антибиотики сами без рекомендаций врача, и, хотя такое лечение приостанавливает течение болезни, но до конца недуг не вылечивается, что опасно его переходом в хроническую форму.
Атипичная пневмония
 Признаки пневмонии, вызванной вирусами, такие:
Признаки пневмонии, вызванной вирусами, такие:
- резко повышается температура тела до критических отметок;
- больного бросает в озноб, появляется лихорадка;
- боли в мышцах и голове;
- больного тошнит;
- наблюдается сильное потоотделение, рвота и диарея.
По прошествии 5 дней добавляются следующие симптомы:
- сухой надоедливый кашель;
- одышка;
- понижение артериального давления;
- учащенное сердцебиение;
- слабо прощупывается пульс.
Симптомы скрытого воспаления
Не всегда симптоматика прогрессирования пневмококков в легких ярко выражена. Врачи отмечают смазанные признаки и переменные состояния во время заболевания скрытой формой пневмонии, другое название — интерстициальная пневмония.
Не заметить данную патологию невозможно, так как симптомы воспаления легких без температуры всё-таки проявляют себя следующим образом:
 нарастающей одышкой, сопровождающейся приступами сильного кашля;
нарастающей одышкой, сопровождающейся приступами сильного кашля;- боли в суставах и мышцах;
- проявлениями легочной гипертензии;
- отсутствием бронхиальной обструкции;
- резкое снижение веса больного;
- отсутствие выделений мокроты при кашле;
- пониженной или нормальной температурой тела.
Дыхание у таких больных затрудненное: во время вдоха ребра втягиваются. Боль в грудной клетке может отсутствовать, а может проявляться в виде приступов и потом стихать.
Диагностика
Как диагностировать воспаление легких? Очень важно получить результаты физикального осмотра. Для этого врач проводит пальпацию, перкуссию и аускультацию.
Признаками пневмонии могут быть следующие факторы:
 отставание дыхания пораженной стороны;
отставание дыхания пораженной стороны;- усиленное голосовое дрожание;
- влажные хрипы разного калибра;
- укороченный перкуторный звук в отдельных частях тела;
- бронхиальное или жесткое дыхание;
- патологические дыхательные шумы;
- ослабленное дыхание.
У большинства больных воспалением легких выслушиваются хрипы — своеобразные шумы, которые образуются во время дыхания. В случае пневмонии хрипы часто влажные.
Их разделяют на мелкопузырчатые, среднепузырчатые и крупнопузырчатые. Это может зависеть от самого размера бронхов, в которых была нарушена проходимость.
Воспаление легких можно определить на ранних стадиях по наличию крепитации. Крепитация — это звук, который появляется во время вдоха, часто он похож на треск. Он появляется в следствии наполнения альвеол жидким содержимым.
В случае, если к пневмонии присоединился плеврит, можно услышать шум трения плевры. Обычно над легочной тканью у здорового человека определяется ясный звук. При пневмонии возникают очаги сниженной воздушности.
Кроме физикального, для подтверждения пневмонии прибегают к инструментальным и лабораторным методам диагностики.
Инструментальная диагностика
 Для того, чтобы определить локализацию очага заболевания в легких и уточнить его размеры, используют такие методы исследования:
Для того, чтобы определить локализацию очага заболевания в легких и уточнить его размеры, используют такие методы исследования:
- рентгенография;
- компьютерная томография;
- фибробронхоскопия;
- ФВД — изучение функции внешнего дыхания;
- ЭКГ — электрокардиография.
Главный метод диагностирования пневмонии – это рентгенография легких в 2 проекциях – боковой и прямой.
Она необходима, поскольку в некоторых случаях определить пневмонию с помощью физикального обследования не удается, так как недуг может развиться незаметно, иногда даже без кашля.
С ее помощью можно определить следующие характеристики очага поражения:
- наличие и расположение;
- поражение плевры;
- распространенность;
- наличие абсцесса в легких;
- изменение легочных корней.
В некоторых исключительных случаях пневмония со всеми своими характерными клиническими признаками может ничем не проявляться на рентгенограмме.
Все же такое происходит нечасто, а только на ранних стадиях заболевания, у больных со сниженным иммунитетом, а иногда – в случае атипичного течения заболевания. Такой вид воспаления легких называют рентгеннегативным.
 В случае развития очаговой пневмонии, можно увидеть на рентгенограмме группы очагов в размере 1 – 2 см, которые сливаются между собой. Причем чаще всего страдают нижние части легких, однако могут также поражаться средняя, верхняя доли с одной и с обеих сторон.
В случае развития очаговой пневмонии, можно увидеть на рентгенограмме группы очагов в размере 1 – 2 см, которые сливаются между собой. Причем чаще всего страдают нижние части легких, однако могут также поражаться средняя, верхняя доли с одной и с обеих сторон.
Крупозную пневмонию можно охарактеризовать появлением затемнения во всей доли легкого. Часто поражается плевра, возникает плевральный выпот.
Во время выздоровления затемнение уменьшается, однако усиленный легочный рисунок может сохранятся еще на протяжении 2 – 3 недель, изменение корней же наблюдается в течение сравнительно долгого времени.
В случае нормального течения заболевания контрольную рентгенографию нужно проводить не раньше, чем спустя 14 дней после начала лечения антибиотиками.
Фибробронхоскопию проводят у пациентов с тяжелым течением болезни, в случае отсутствия мокроты, а также при иммунодефицитах. Данная процедура предусматривает использование эндоскопа для осмотра бронх. При этом также могут провести биопсию очага поражения.
Под микроскопом исследуют материал при специальном окрашивании, выделяют возбудителей в лаборатории на питательных средах.
Одновременно с этим исследуют чувствительность микроорганизмов, которые спровоцировали пневмонию, к разным антибиотикам. Спустя несколько дней получают результат такого исследования, с учетом его показателей меняют антибактериальную терапию, если это необходимо.
В настоящее время признано наиболее информативным методом диагностики воспаления легких компьютерную томографию к примеру, спиральную.
Его недостатками можно назвать то, что он требует квалифицированного персонала и дорогостоящего оборудования, поэтому проводится томография далеко не во всех больницах.
Томографию проводят в случае подозрения на наличие бронхоэктазов (расширений бронхов), абсцесса легкого или при вероятности диссеминации (распространении) поражения.
 Если больной страдает сильной одышкой или у него есть хроническое заболевание легких, то врач назначает изучение функции внешнего дыхания. В случае воспаления легких оно поможет определить ухудшенную проходимость дыхательных путей, снижение вентиляции легких.
Если больной страдает сильной одышкой или у него есть хроническое заболевание легких, то врач назначает изучение функции внешнего дыхания. В случае воспаления легких оно поможет определить ухудшенную проходимость дыхательных путей, снижение вентиляции легких.
При пневмонии на ЭКГ могу обнаружить учащение сердцебиения (синусовую тахикардию). В случае тяжелого течения заболевания возникают признаки перегрузки правого отдела сердца, наполняющего кровью сосуды легких.
В результате этого может развиться блокада сердца или симптомы увеличения желудочка и/или правого предсердия.
Лабораторные исследования
С помощью анализа крови можно выявить увеличение количества лейкоцитов за счет нейтрофилов. В случае тяжелого течения болезни возникают незрелые формы лейкоцитов – юные или палочкоядерные, что свидетельствует об интоксикации организма и напряжении иммунного ответа.
 При очаговой пневмонии СОЭ может увеличиться до 50 – 60 мм/ч в случае тяжелого долевого воспаления легких. Если изменения в крови отсутствуют, это может говорить об угнетении иммунитета.
При очаговой пневмонии СОЭ может увеличиться до 50 – 60 мм/ч в случае тяжелого долевого воспаления легких. Если изменения в крови отсутствуют, это может говорить об угнетении иммунитета.
Исследование мокроты обычно несет мало информации. Причиной этого может быть то, что образцы часто загрязнены микрофлорой полости рта. Также возбудители могут погибнуть при передаче материала в лабораторию.
В некоторых случаях на питательных средах активнее растет другая флора, которая не имеет отношения к пневмонии. Подобные возбудители, как анаэробы, грибы, легионеллы, микоплазмы и многие другие не могут быть выявлены обычными бактериологическими методами.
Обычно прибегают к бактериоскопии (исследование на наличие микробов под микроскопом) и посеву мокроты. Во время забора материала нужно глубоко откашливаться и проследить, чтобы не попала слюна в материал. Благодаря этому увеличивается диагностическая ценность исследования.
Если больной страдает одышкой в состоянии покоя, следует провести изучение газового состава крови. Для этого в простейших случаях применяют пульсоксиметр – небольшой прибор, который надевают на палец, он позволяет оценить степень насыщения крови кислородом.
В случае тяжелого течения заболевания потребуется провести полный анализ газов крови. Это необходимо для того, чтобы своевременно начать кислородотерапию или искусственную вентиляцию легких.
Итак, пневмония – очень серьезное заболевание. Поэтому важно выявить недуг еще на начальных этапах. Это поможет избежать появления осложнений и достичь скорейшего выздоровления.
Необходимо помнить, что лечение пневмонии должно проходить строго под контролем доктора, а после этого больному потребуется реабилитация.
Обязательно соблюдайте все рекомендации врача и своевременно проходите обследования. Все эти мероприятия в комплексе помогут полностью восстановить организм после воспаления легких и предупредить повторное появление столь опасного заболевания.