Беременность
32 неделя беременности: что происходит с плодом и что чувствует женщина?

32 неделей начинается предпоследний месяц беременности. Малыш уж достаточно большой, все его органы полностью сформированы, но еще не совсем готовы к полноценному функционированию. Будущей маме с каждым днем становится все тяжелее ходить и делать работу по дому, поскольку матка достигла значительных размеров и поджимает легкие и сердце, вызывая одышку, сдавливает корешки спинномозговых нервов в нижнем отделе позвоночника, что проявляется болью в пояснице, ягодицах и ногах. Чтобы не переутомлять свой организм, беременная женщина должна больше отдыхать.
Оглавление:
Развитие плода на 32 неделе
Размеры живота, самочувствие будущей мамы, возможные проблемы
Необходимые обследования
УЗИ на 32 неделе беременности
КТГ на 32 неделе беременности
Плацента: обследование и возможные патологии
Развитие плода на 32 неделе
 Плод растет большими темпами. На этой неделе его вес уже доходит до 1700 г, а рост – 41-42 см. Кожа крохи теперь менее красная и не такая складчатая, как раньше, пушковых волос на теле очень мало, зато появляется все больше волос на голове. Ногтям еще осталось чуть-чуть подрасти до конца пальчиков, более твердыми стали ушные раковины. Кстати, степень мягкости ушных раковин, количество лануго, длину ногтей и состояние наружных гениталий (у мальчиков наличие яичек в мошонке, у девочек размер половых губ) используют для оценки зрелости новорожденного.
Плод растет большими темпами. На этой неделе его вес уже доходит до 1700 г, а рост – 41-42 см. Кожа крохи теперь менее красная и не такая складчатая, как раньше, пушковых волос на теле очень мало, зато появляется все больше волос на голове. Ногтям еще осталось чуть-чуть подрасти до конца пальчиков, более твердыми стали ушные раковины. Кстати, степень мягкости ушных раковин, количество лануго, длину ногтей и состояние наружных гениталий (у мальчиков наличие яичек в мошонке, у девочек размер половых губ) используют для оценки зрелости новорожденного.
На 32 неделе продолжается активное развитие нервной системы малыша. На поверхности головного мозга увеличивается количество извилин, растет объем мозговой ткани, налаживаются новые связи между нервными клетками. Глаза плода хорошо улавливают свет и реагируют на него сужением зрачков. Малыш прекрасно слышит, самыми приятными и успокаивающими для него являются шумы работы маминого организма – звуки биения сердца, перистальтики кишечника. И папа, и мама должны регулярно разговаривать с крохой, чтобы он привыкал к их голосам.
Самой крупной и тяжелой частью тела малыша является голова, поэтому, кувыркаясь, он все чаще оказывается головкой вниз. Это положение наиболее удачное для нормального рождения крохи. Если же плод расположился к выходу из матки тазовой областью, будущей маме желательно начать заниматься аквааэробикой и делать специальные упражнения. О том, что и как делать, необходимо предварительно проконсультироваться с врачом, поскольку при некоторых патологиях (например, предлежании плаценты или угрозе преждевременных родов) такая физическая активность противопоказана.
Размеры живота, самочувствие будущей мамы, возможные проблемы
На 32 неделе дно матки поднимается на 31-33 см выше лонного сочленения. Это уже практически максимум (обычно данный параметр растет до 36 недели), поэтому будущая мама сполна ощущает все «прелести» своего положения:
- Чувствует себя неуклюжей и неповоротливой.
- Задыхается при ходьбе и подъемах по лестнице.
- Страдает от изжоги, запоров, метеоризма.
- Жалуется на боль в спине, тазу, ногах.
- Замечает отечность ступней, лодыжек, кистей, лица.
- Часто бегает в туалет и меняет нижнее белье из-за того, что непроизвольно подтекает моча.
- Изнемогает от зуда кожи в области живота.
 У многих беременных на этом сроке становится плоским или и вовсе вылазит наружу пупок, еще четче вырисовывается темная линия на животе, тяжелеет грудь (с нее выделяется молозиво). После родов все вернется в прежнее состояние кроме молочных желез – им предстоит обеспечивать ребенка грудным молоком.
У многих беременных на этом сроке становится плоским или и вовсе вылазит наружу пупок, еще четче вырисовывается темная линия на животе, тяжелеет грудь (с нее выделяется молозиво). После родов все вернется в прежнее состояние кроме молочных желез – им предстоит обеспечивать ребенка грудным молоком.
Помимо этого, на 32 неделе беременности усугубляются и другие проблемы. К ним можно отнести геморрой, варикозное расширение вен (вены увеличиваются не только на ногах, но и в области гениталий), молочницу (вагинальный кандидоз следует пролечить до родов, чтобы малыш не заразился грибком при прохождении по половым путям мамы), анемию. С решением этих проблем поможет наблюдающий гинеколог и флеболог (специалист по венозным сосудам).
Чтобы к родам не набрать слишком много веса, будущая мама должна очень тщательно продумывать свой рацион, особенно сейчас, когда большую часть времени проводит дома возле холодильника. Оптимальная прибавка массы за неделю – 200-300 г. Упор желательно делать на белковую пищу и полезные углеводы (те, что долго усваиваются). Если есть запор и изжога, питание должно способствовать облегчению этих состояний.
Необходимые обследования
На 32 неделе по плану будущая мама должна пройти очередное обследование у своего гинеколога (потому предварительно необходимо принести на анализ баночку с мочой). Врач обязательно измерить артериальное давление, вес, размеры живота, осмотрит ноги пациентки, выслушает сердцебиение малыша, заполнит обменную карту, даст рекомендации. Помимо этого, на этой или следующей неделе беременной женщине желательно сделать УЗИ, также врач может направить пациентку на КТГ.
УЗИ на 32 неделе беременности
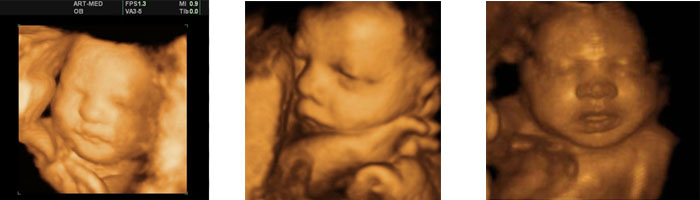
УЗИ с допплерометрией на 32-34 неделях является обязательным. Задачи этого исследования следующие:
- Биометрия (измерение размеров плода) и определение срока беременности по этим данным
- Изучение строения внутренних органов малыша.
- Определение положения плода в матке.
- Осмотр плаценты.
- Осмотр пуповины.
- Оценка количества амниотической жидкости.
- Измерение длины и определение степени раскрытия шейки матки.
- Изучение кровотока между маткой и плодом с помощью доплера.
В ходе этого ультразвукового обследования врач может обнаружить ряд патологических состояний:
- Задержку внутриутробного развития малыша (если результаты биометрии значительно отстают от нормы).
- Пороки развития плода.
- Неправильное положение малыша в матке.
- Предлежание плаценты, преждевременное старение и аномалии детского места.
- Узлы и обвитие пуповиной.
- Многоводие и маловодие.
- Укорочение шейки матки (свидетельствует о высоком риске преждевременных родов).
- Нарушение кровотока между малышом и плацентой, плацентой и маткой – фетоплацентарную недостаточность.
Своевременное выявление этих патологий дает врачам возможность предпринять необходимые лечебные меры и выбрать оптимальный срок и способ родоразрешения, чтобы сохранить здоровье и мамы, и малыша.
КТГ на 32 неделе беременности
Кардиотокография (сокр. КТГ) – это графическая регистрация сердечной деятельности плода и сокращений матки. В норме в ответ на маточные сокращения и движения малыша его сердечко должно менять частоту сокращений.
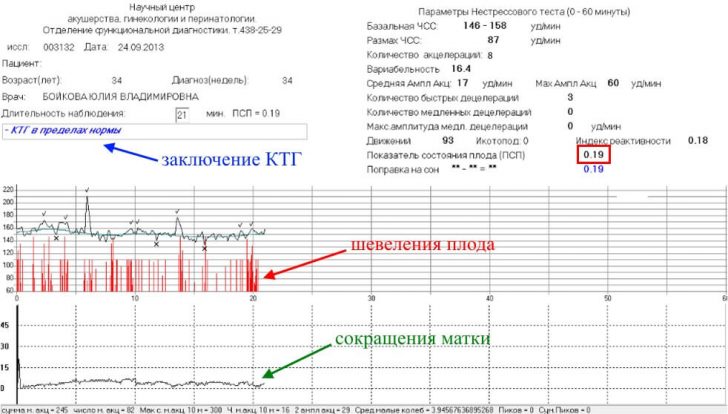
Во время исследования женщина лежит на кушетке (полулежа на спине или на боку), а на ее живот накладывают специальные датчики, соединенные с кардиотокографом. Продолжительность процедуры – 20 минут. Чтобы малыш был активным в ходе исследования, маме желательно предварительно покушать.
КТГ не является обязательным обследованием на 32 неделе, его диагностическая ценность значительно возрастает ближе к родам и в родах. Но есть ситуации, при которых КТГ пройти необходимо уже на этом сроке, к ним относят:
- Снижение двигательной активности плода.
- Подозрение на задержку развития малыша (по данным измерений живота женщины или по УЗИ).
- Артериальную гипертензию у будущей мамы.
- Маловодие и многоводие.
- Преждевременное старение плаценты.
- Тяжелые хронические заболевания мамы.
- Вагинальные кровотечения.
Плацента: обследование и возможные патологии
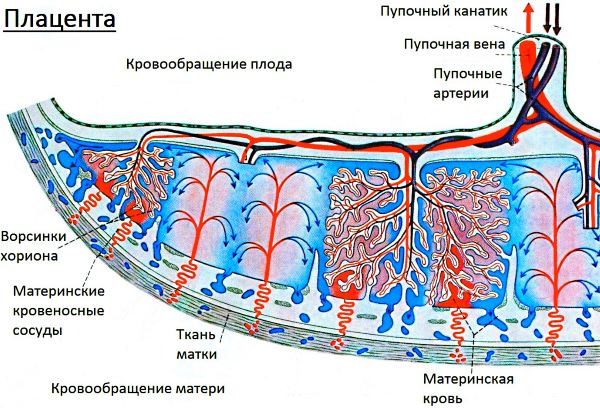
Чем больше срок беременности, тем чаще будущая мама от врачей слышит о плаценте. Связано это с тем, что в третьем триместре могут развиться различные осложнения со стороны этого очень важного для нормальной жизнедеятельности плода органа.
Чтобы выявить нарушения в функционировании плаценты, во время ультразвукового обследования врачи всегда пристально осматривают детское место:
- определяют расположение;
- оценивают структуру;
- измеряют толщину;
- проверяют кровоток.
Наиболее благоприятным считается расположение плаценты по задней стенке тела матки ближе ко дну. В этом месте матка имеет наилучшее кровообращение и наименьшую сократительную активность. Расположение плаценты над выходом их матки (над внутренним зевом) называют предлежанием. Это состояние считается патологическим, поскольку создает предпосылки для развития кровотечения (чем ниже плацента, тем выше риск ее преждевременного отслоения) и возникновения проблем в родах. Предлежание бывает полным и неполным (когда зев перекрыт лишь частично). При полном предлежании естественные роды невозможны, при неполном – зависит от ситуации (есть ли сопутствующие осложнения, готова ли шейка матки к родам и т.д.).
Оценив структуру плаценты, врач ультразвуковой диагностики может определить степень зрелости органа. Таких степеней выделяют четыре:
- нулевую – до 30 недели;
- первую – с 28 по 34 неделю;
- вторую – с 34 по 39 неделю;
- третью – после 37 недели.

Если плацента созревает раньше времени, говорят о ее преждевременном старении. Для плода это чревато задержкой внутриутробного развития и хронической нехваткой кислорода, поскольку, чем старее детское место, тем хуже оно выполняет свои функции.
Еще одним показателем, который измеряют в ходе УЗИ, является толщина плаценты. В норме детское место растет где-то до 36 недели (потом останавливается или уменьшается). Его толщина в самом широком месте приблизительно равна сроку беременности, то есть на 32 неделе 32 мм. Отклонения этого показателя от нормы в любую сторону врач может рассматривать как признак неблагополучного течения беременности. Например, утолщение плаценты характерно для сахарного диабета, резус-сенсибилизации, плацентита (воспаления детского места), а истончение – преждевременного старения и плацентарной недостаточности.
Ну и наконец, врач-диагност всегда оценивает кровообращение в плаценте с помощью доплера. При выявлении нарушений ставится диагноз фетоплацентарная недостаточность с указанием ее степени. Это состояние требует обязательного лечения, направленного на восстановление кровотока и обеспечение малыш кислородом и питанием.
Рекомендуем прочитать: 33 неделя беременности: что происходит с плодом и что чувствует женщина?