Народные средства
Опухоли надпочечников: симптомы, диагностика, лечение (удаление)
Опухоли надпочечников – это очаговые новообразования, образующиеся при разрастании клеток внутреннего (мозгового) или наружного (коркового) слоев. Они могут иметь как доброкачественную, так и злокачественную природу.
Оглавление: 1. Характеристика и классификация - Гормонально-неактивные опухоли - Гормонально-активные опухоли 2. Симптомы опухоли надпочечника - Альдостерома - Кортикостерома - Кортикоэстерома - Андростерома - Феохромоцитома 3. Диагностика 4. Лечение и прогноз
Характеристика и классификация
Морфологическая и гистологическая структура опухолей надпочечников вариабельны, как и сопровождающая их симптоматика.
К числу наиболее частых клинических проявлений относятся адреналовые кризы.
Во время криза у пациента отмечаются:
- повышение артериального давления;
- учащенное сердцебиение;
- болевой синдром (в груди и абдоминальной области);
- тремор;
- психомоторное возбуждение;
- появление чувства страха смерти;
- полиурия (увеличение объема отхождения мочи).
Обратите внимание: новообразования в надпочечниках нередко становятся причиной метаболических нарушений. На их фоне не исключено развитие сахарного диабета. У больных нередко страдает половая функция и нарушается работа почек.
Надпочечники – это один из важнейших органов эндокринной системы.
В коре секретируются следующие гормоны:
- андростероиды (андрогены, эстрогены и прогестерон);
- глюкокортикоиды;
- минералокортикоиды.
В мозговом слое синтезируются нейромедиаторы:
- адреналин;
- норадреналин;
- дофамин.
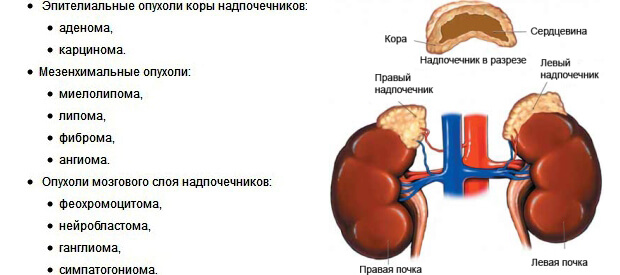
К новообразованиям коры надпочечников относятся:
- кортикостерома;
- кортикоэстрома;
- альдостерома;
- андростерома;
- смешанные опухоли (кортикоандростеромы).
Обратите внимание: патологические разрастания клеток кортикального слоя диагностируются сравнительно редко.
Опухоли внутреннего слоя:
- феохромоцитома (происходит из хромаффинной ткани);
- ганглионеврома (разрастание клеток нервной ткани).
Доброкачественные опухоли характеризуются отсутствием выраженной симптоматики и малыми размерами. Чаще всего их случайно обнаруживают в ходе общего обследования по поводу других заболеваний.
Злокачественные новообразования имеют тенденцию к стремительному разрастанию, и сопровождаются признаками общей интоксикации. Они подразделяются на первичные (происходящие из тканей надпочечников) и вторичные (формирующиеся из метастазов).
Гормонально-неактивные опухоли
Первичные опухоли могут быть гормонально-неактивными, т. е. не продуцирующими никаких гормонов. Как правило, они имеют доброкачественный характер. К таким новообразованиям относятся миомы, фибромы и липомы, часто сопутствующие гипертензии, обменным нарушениям (ожирению) и эндокринным заболеваниям (сахарный диабет). Злокачественные гормонально-неактивные опухоли диагностируются очень редко.
Гормонально-активные опухоли
 Клиническая симптоматика при различных видах гормоносекретирующих опухолей зависит от того, какое именно биологически активное вещество начинает продуцироваться в чрезмерных количествах.
Клиническая симптоматика при различных видах гормоносекретирующих опухолей зависит от того, какое именно биологически активное вещество начинает продуцироваться в чрезмерных количествах.
Альдостеромы растут из клубочковой зоны кортикального слоя, и в избытке продуцируют альдостерон. Первичный альдостеронизм становится причиной нарушения водно-электролитного обмена, повышения АД, мышечной слабости, гипокалиемии и алкалоза. Альдостеромы чаще одиночные; множественные гормоносекретирующие опухоли этого типа диагностируются не более чем в 15% случаев. У 2-4% больных выявляется злокачественных характер альдостером.
Кортикостеромы (глюкостеромы) – это самые распространенные новообразования надпочечников. Они формируются при разрастании клеток пучковой зоны наружного слоя, провоцируют метаболические нарушения и гиперкортицизм. Доброкачественные кортикостеромы (глюкостеромы) диагностируются чаще, чем злокачественные (кортикобластомы и аденокарциномы).
Андростеромы чаще всего диагностируются у женщин детородного возраста (20-40 лет). Гиперсекреция половых гормонов приводит к появлению симптомов маскулинизации. Эти опухоли (на их долю приходится не более 3% новообразований надпочечников) могут образовываться из сетчатой зоны кортикального слоя или т. н. эктопической надпочечниковой ткани. На фоне избытка андрогенов у мальчиков рано происходит половое созревание, а у девочек диагностируется псевдогермафродитизм. У женщин часто отмечается симптоматика вирилизма. До 50% андростером – злокачественны. Вторичные очаги обнаруживаются в печени, легких и лимфатических узлах забрюшинного пространства.
Кортикоэстромы, растущие из сетчатой и пучковой областей, приводят к эстроген-генитальному синдрому, сопровождающемуся у мужчин феминизацией. Такие опухоли довольно редки, но в большинстве своем злокачественны и характеризуются быстрым инвазивным разрастанием.
Феохромоцитомы, секретирующие катехоламины, в 90% доброкачественные; злокачественное течение наблюдается в основном при экстранадпочечниковой локализации. Эти новообразования появляются при разрастании хромаффинных клеток мозгового слоя или происходят из нейроэндокринных структур (в частности – солнечного сплетения). Примерно у каждого десятого пациента с феохромоцитомой выявляется наследственная предрасположенность. У женщин данные образования диагностируются чаще.
Симптомы опухоли надпочечника
Бессимптомное течение опухолей надпочечников наблюдается довольно редко – не более чем в 10% случаев.
Альдостерома
При альдостеромах развиваются 3 группы симптомов:
- почечные;
- сердечно-сосудистые;
- нервно-мышечные.
Почечные симптомы:
- выделение большей части суточного объема мочи в ночное время;
- сильная жажда;
- полиурия;
- ощелачивание мочи.
Перечисленные симптомы развиваются на фоне ярко выраженной гиперкалиемии.
Сердечно-сосудистые клинические признаки:
Криз, развивающийся на фоне резкого повышения уровня альдостерона, проявляется выраженной миопатией, нарушениями зрительного восприятия, рвотой и цефалгией. Не исключены приступы тетании и вялые параличи. При кризе возможно развитие инсульта.
Нервно-мышечные симптомы:
- нарушения чувствительности;
- слабость мышц;
- судороги.
Симптоматика вызвана внутриклеточным ацидозом и снижением уровня калия в крови.
Кортикостерома
При формировании кортикостером развивается синдром Иценко-Кушинга.
Симптомы гиперкортицизма:
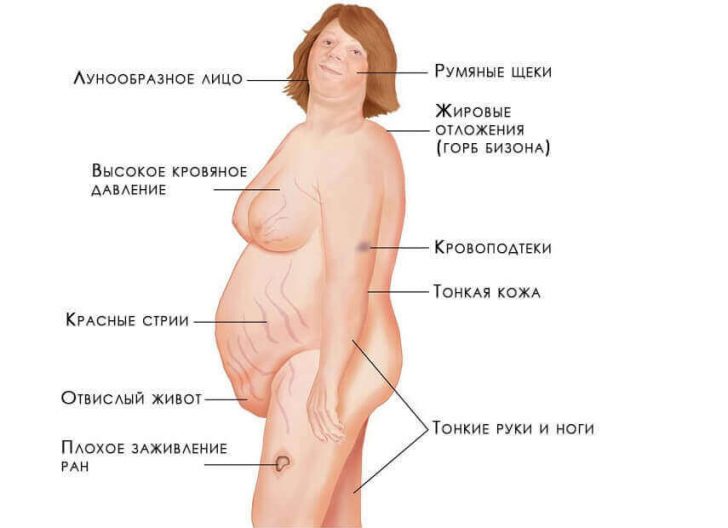 центральное ожирение по кушингоидному типу;
центральное ожирение по кушингоидному типу;- артериальная гипертензия;
- слабость мускулатуры;
- повышенная физическая и умственная утомляемость;
- нарушение метаболизма углеводов (не исключен стероидный диабет);
- багровые стрии (растяжки) на коже живота и бедер;
- точечные кровоизлияния (петихии);
- остеопороз (его возможное следствие – компрессионные переломы позвонков);
- признаки вирилизации (у женщин);
- снижение полового влечения и потенции (у мужчин);
- депрессии;
- психомоторное возбуждение.
Обратите внимание: в 25% кортикостерома провоцирует развитие воспаления почечной лоханки и конкрементов (камней) в почках.
Кортикоэстерома
У девочек кортикоэстеромы приводят к ускорению полового и физического развития, а у мальчиков – к замедлению.
У взрослых мужчин появляются симптомы феминизации:
- высокий тембр голоса;
- атрофия тестикул;
- уменьшение фаллоса;
- двустороннее увеличение грудных желез;
- прекращение роста бороды и усов;
- снижение или прекращение сперматогенеза;
- отсутствие потенции.
У женщин кортикоэстерома проявляется только высоким уровнем эстрогенов в плазме.
Андростерома
Синтезирование андростеромами повышенного количества андрогенов вызывает раннее физическое и половое развитие у детей. У женщин наблюдается вирилизация, характеризующаяся оволосением по мужскому типу, аменореей, снижением тембра голоса, гипотрофией матки, ростом клитора и усилением полового влечения. У мужчин признаки вирилизации заметить сложнее, поэтому андростеромы обычно обнаруживаются у них совершенно случайно
Обратите внимание: иногда андростеромы продуцируют и глюкокортикоиды. В таких случаях развивается характерная симптоматика гиперкортицизма.
Феохромоцитома
При феохромоцитоме часто возникают серьезные расстройства гемодинамики.
Различают 3 формы течения:
- пароксизмальную (около 80% случаев);
- постоянную;
- смешанную.
Клиника пароксизма:
Важно: спровоцировать приступ может переедание, прием спиртного, физическая работа и психоэмоциональное напряжение.
Продолжительность криза – до 2-3 часов, а частота пароксизмов – от нескольких раз в сутки до единичных кризов в течение нескольких месяцев. Приступ купируется самопроизвольно – так же внезапно, как и начинается. Бледность кожи сменяется гиперемией. У пациента отмечается проливной пот и гиперсаливация.
Для постоянной формы характерна стойкая гипертензия.
При смешанной разновидности течения феохромоцитомы наблюдается и стойкое повышение АД, и периодические пароксизмы.
Тяжелое течение может осложниться катехоламиновым шоком. Он чаще проявляется у детей. При данном состоянии гемодинамика становится неуправляемой, а цифры артериального давления беспорядочно меняются.
Важно: наиболее серьезным осложнением опухолей надпочечников является их озлокачествление с последующим появлением вторичных очагов (метастазов) в соседних и отдаленных органах и тканях. Часто поражаются регионарные лимфоузлы.
Диагностика
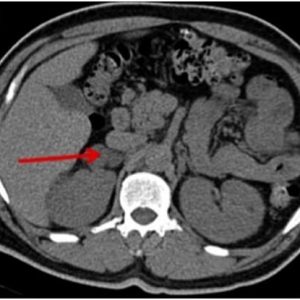
 В настоящее время разработаны диагностические методики, позволяющие не только выявить опухоль надпочечников, но и уточнить ее характер и расположение.
В настоящее время разработаны диагностические методики, позволяющие не только выявить опухоль надпочечников, но и уточнить ее характер и расположение.
Степень активности гормонопродуцирующих новообразований определяется по уровню гормонов, а также ванилилминдальной и гомованилиновой кислоты в моче (исследуется весь суточный объем).
Если у эндокринолога есть основания подозревать наличие у больного феохромоцитомы, пробы крови и мочи берут во время криза или сразу после его завершения. Это позволяет объективно оценить содержание катехоламинов.
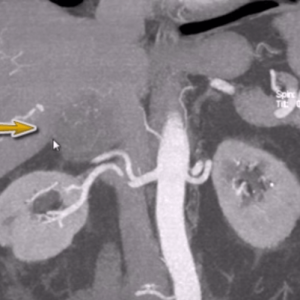
 Весьма информативным инструментальным методом исследования гормональной активности новообразования является селективная флебография.
Весьма информативным инструментальным методом исследования гормональной активности новообразования является селективная флебография.
Диаметр и точная локализация новообразования, а также наличие вторичных очагов выявляются в ходе ультразвукового сканирования или исследования с помощью томографа. Аппаратное обследование дает возможность обнаружить даже гормонально-неактивную опухоль, размеры которой не превышают 0,5 см.
Опухоли надпочечников: лечение и прогноз
Отдельные виды новообразований надпочечников лечатся с помощью химиопрепарата Митотана.
Терапия феохромоцитом с успехом проводится посредством в/в введения радиоактивного изотопа. Для борьбы с пароксизмами практикуются инфузии Нитропруссида натрия, Фентоламина и Нитроглицерина. При неэффективности консервативных мер показана экстренная операция.
Безусловные показания к хирургическому вмешательству:
- диаметр > 3 см;
- гормональная активность;
- признаки озлокачествления.
 Операция предполагает удаление самой опухоли и всего пораженного органа (адреналэктомию). При малигнизации резекции подлежат и регионарные лимфатические узлы. Удаление проводится открытым доступом (через разрез) или с применением лапароскопической методики. В послеоперационном периоде показана заместительная гормональная терапия.
Операция предполагает удаление самой опухоли и всего пораженного органа (адреналэктомию). При малигнизации резекции подлежат и регионарные лимфатические узлы. Удаление проводится открытым доступом (через разрез) или с применением лапароскопической методики. В послеоперационном периоде показана заместительная гормональная терапия.
После резекций злокачественных новообразований дополнительно проводится радиотерапия.
При ранней диагностике и своевременно проведенной операции прогноз для жизни благоприятный, если речь идет о доброкачественных опухолях.
Плисов Владимир, медицинский обозреватель
1,132 просмотров всего, 1 просмотров сегодня